Il nostro peso, il nostro umore, il nostro desiderio sessuale, la nostra salute orale.
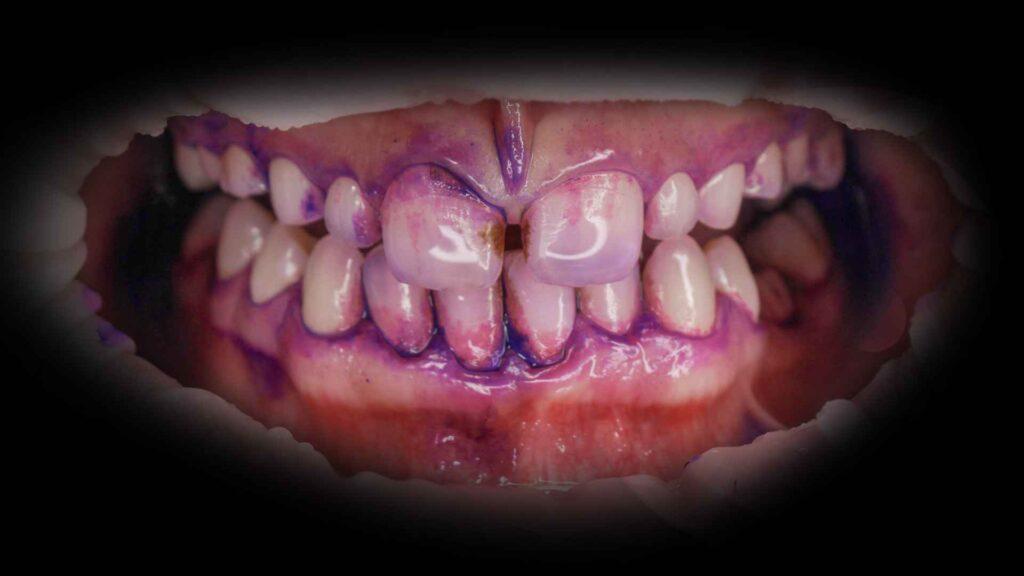
I nostri ormoni sono uno stato di fatto… le malattie gengivali e dentali no!
pubertà

ciclo mestruale

In fase di ciclo e pre-ciclo alcune donne sperimentano:
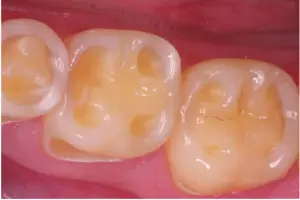
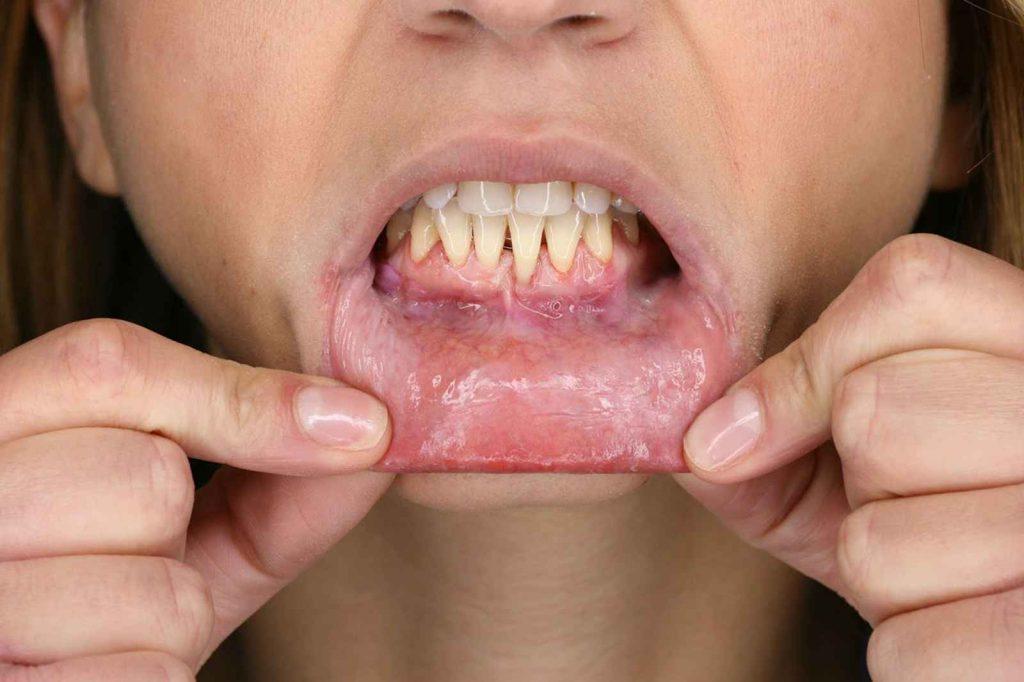
- Aumento della sensibilità dentale
- Aumento di tendenza all’infiammazione gengivale
pillola anticoncezionale

gravidanza

Andando più nello specifico, in gravidanza, a causa della possibile riduzione della concentrazione di calcio e fosfati nella saliva, il processo di remineralizzazione risulta ridotto. Infatti, se il flusso salivare in gravidanza rimane inalterato quantitativamente, invece il suo pH e la sua capacità tampone si riducono (fonte: Laine et al 1987).
Accade anche che la flora costituita da batteri cariogeni si modifica con un aumento di Streptococcus mutans, funghi e lactobacilli durante il terzo trimestre e il periodo dell’allattamento (fonte: Silk et al 2008 e Caufield et al 1993).
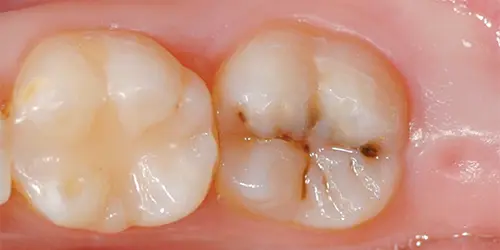
Diversi studi scientifici hanno messo in luce un altro dato non trascurabile: la presenza di carie dentali e di flora batterica orale cariogena nella madre può aumentare il rischio di insorgenza di carie nel nascituro. Infatti si è potuto dimostrare che lo Streptococcus mutans, il principale batterio responsabile della carie dentaria, può trasmettersi dalla madre al figlio: molte risultanze cliniche hanno documentato che in un numero consistente di casi i genotipi del batterio responsabile della carie nei bambini siano proprio uguali a quelli presenti nelle madri.
Questo è sufficiente a motivare la ragione per cui sia necessario ridurre il numero di batteri cariogeni nel cavo orale della gestante in modo che la colonizzazione da parte degli stessi possa essere il più possibile ritardata nel neonato. Infatti più precoce avviene la trasmissione e più cariogenica è la dieta, maggiore sarà il rischio per il bambino di sviluppare carie nell’infanzia (fonte: Boggess & Edelstein, 2006). Altri fattori che possono concorrere alla creazione di un ambiente favorevole alla formazione della carie in gravidanza possono essere l’aumento del consumo di cibi contenenti zucchero e una maggior disattenzione all’igiene orale. Un fenomeno facilmente osservabile nel periodo della gravidanza avviene a carico dello smalto dei denti dato delle erosioni dentali, se la dieta è acida e l’emesi è frequente. Riguardo alla dieta, consigliamo di consumare cibi ricchi di vitamine, sali minerali e nutrienti nobili, presenti nella frutta e verdura fresche, evitando il consumo eccessivo di dolci, zuccheri complessi, caramelle, bevande molto zuccherate, cibi contenenti diversi conservanti. E bere tanta acqua.
Per concludere, APPELLO A TUTTE LE FUTURE MAMME: fare prevenzione e programmare eventuali trattamenti nel periodo più propizio che va dalla 14a alla 20a settimana di gestazione.
menopausa

La menopausa è un enorme cambiamento nella vita di una donna, e ancora una volta a risentirne è anche la bocca:
aumento della sensibilità, alterazione del gusto, bruciori sono tutti sintomi legati agli ormoni.
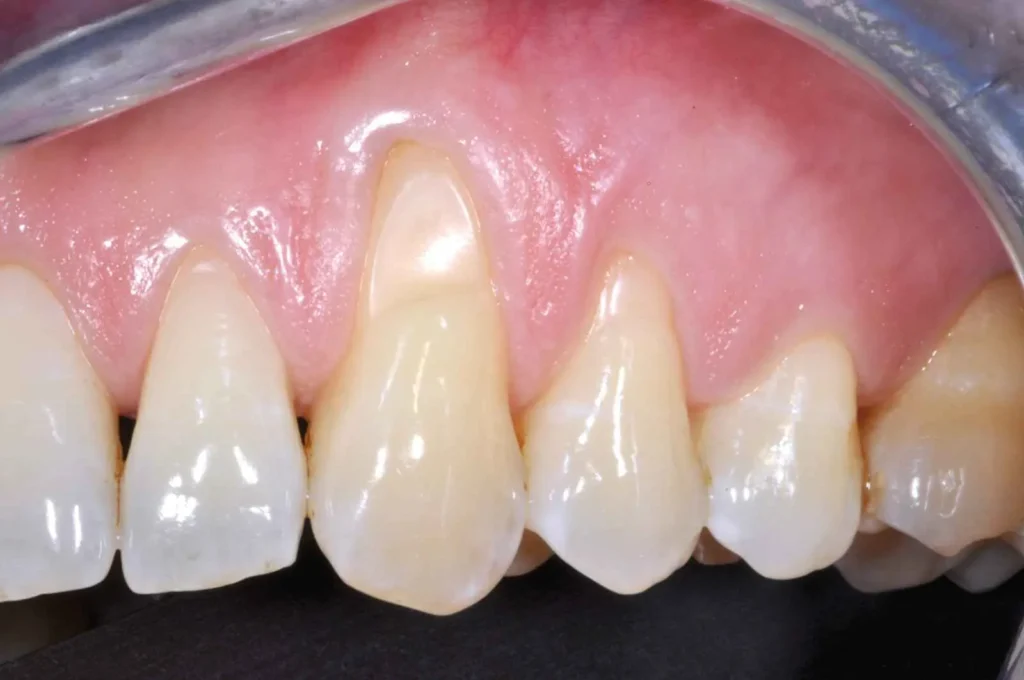
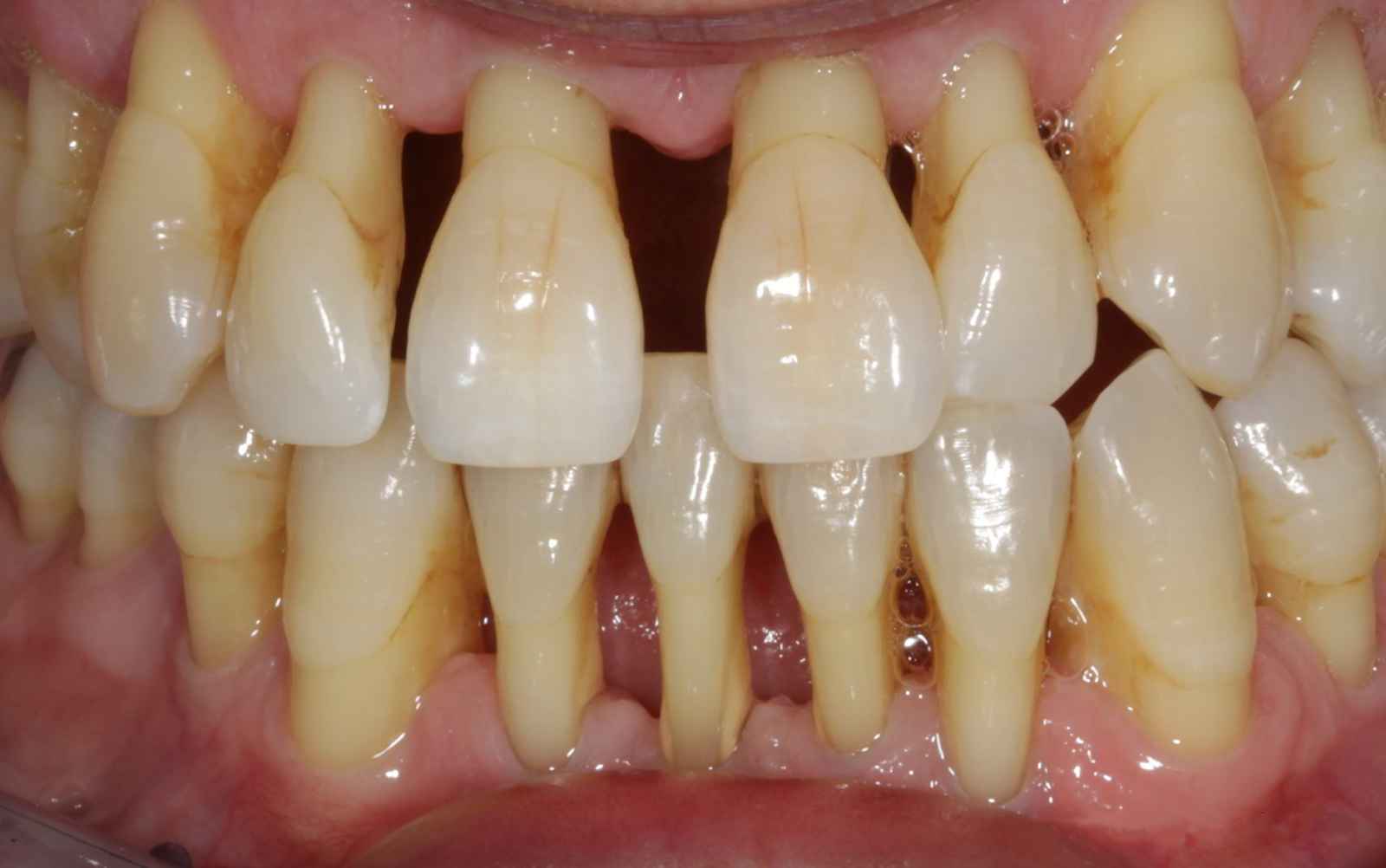
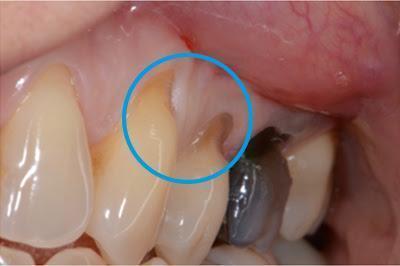
Tuttavia, ci sono due cambiamenti critici di cui bisogna essere consapevoli: secchezza delle fauci e debolezza nelle ossa.
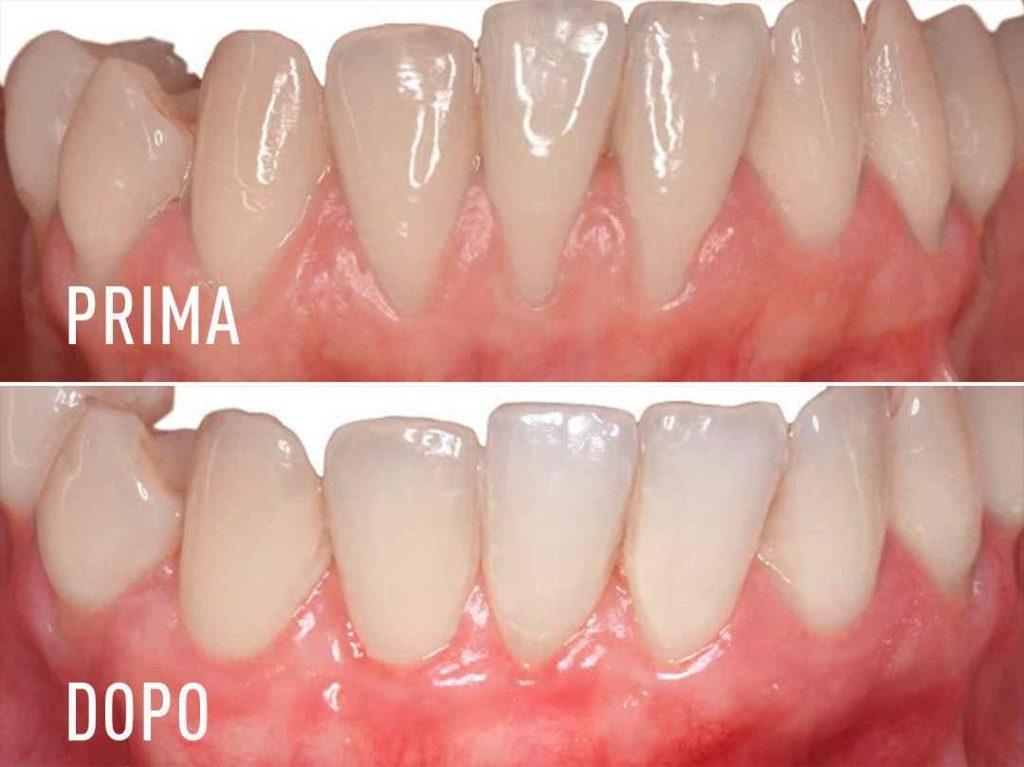
La secchezza delle fauci è legata a una diminuzione del flusso salivare, dunque diminuzione della funzione protettiva della saliva: aumenta il rischio di carie e problematiche relative al parodonto. Debolezza nelle ossa è la condizione legata al decremento degli estrogeni, che avviene con la menopausa, e comporta alterazioni del metabolismo osseo che molto spesso vengono curate con terapie a base di bifosfonati. L’assunzione di questi farmaci non consente alcuni tipi di trattamenti odontoiatrici, soprattutto quelli che espongono il tessuto osseo, quindi implantologia, estrazioni etc.
Per tutti questi motivi, MCO ha elaborato dei protocolli di prevenzione per la donna in base alle fasi ormonali. Grazie per aver dedicato il vostro tempo alla lettura di quest’articolo, a breve presenteremo il progetto W4W, wellness for women! Stay tuned!
Dr Francesca Sofia Romano e Dr Giulia di Pietro